Prolapser generelt
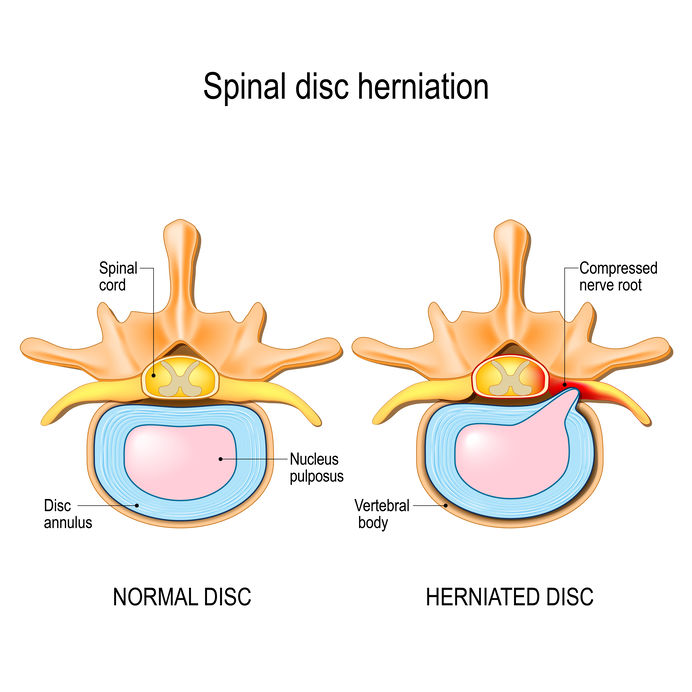
En prolaps, også kjent som en skiveprolaps eller herniert skive, er en tilstand som påvirker ryggraden. Det oppstår når den gelélignende kjernen i en mellomvirvelskive, som fungerer som en pute mellom ryggvirvlene, presser seg gjennom en svakhet eller sprekk i det ytre skivevevet. Dette kan føre til at skivekjernen presser på nærliggende nerverøtter eller ryggmargen, og resulterer i smerte, nummenhet eller svakhet i områder som er betjent av de påvirkede nervene.
Symptomene på en prolaps kan variere avhengig av plasseringen og alvorlighetsgraden av tilstanden. Vanlige symptomer inkluderer ryggsmerter, strålesmerter ned i bena, nummenhet eller prikking i bena, muskelsvakhet og problemer med balanse eller koordinasjon.
Hvis du opplever symptomer på en prolaps, er det viktig å søke medisinsk hjelp. En kvalifisert helsepersonell, som en kiropraktor eller spesialist på ryggproblemer, kan vurdere tilstanden din grundig gjennom en fysisk undersøkelse, bildediagnostikk som røntgen eller MR, og eventuelt andre relevante tester. Basert på diagnosen vil vi kunne gi deg råd om riktig behandlingsplan.
Behandlingen av en prolaps avhenger av flere faktorer, inkludert alvorlighetsgraden av tilstanden, symptomene og individuelle behov. Mange tilfeller av prolaps kan forbedres gjennom konservative behandlingsmetoder som kiropraktikk, fysioterapi, smertestillende medisiner, øvelser for å styrke ryggmuskulaturen og justering av kroppsholdning og aktivitetsnivå.
I mer alvorlige tilfeller kan det være nødvendig med kirurgi for å lindre trykket på nervene og fjerne eller reparere den skadede skiven.
Hvis du mistenker at du har en prolaps eller har spørsmål om tilstanden, anbefales det å kontakte kvalifisert helsepersonell som spesialiserer seg på ryggproblemer. De vil kunne gi deg en grundig vurdering og veilede deg gjennom passende behandlingsalternativer basert på dine individuelle behov.
Ta kontakt med oss:
Hvis du ønsker ytterligere informasjon eller ønsker å konsultere en ekspert på prolaps, ta gjerne kontakt med oss. Vårt team av erfarne spesialister er tilgjengelig for å svare på spørsmål og gi råd basert på den nyeste kunnskapen og behandlingsmetoder innenfor området. Vi er dedikerte til å hjelpe deg med å forstå og håndtere prolapsen din på best mulig måte.
Prolaps i nakken
De fleste nakkeprolapser forekommer i nedre delen av nakken – grunnen er at dette området av nakkessøylen er mest utsatt. Dette innebærer at de mest normale områdene å ha nakkeprolaps i inkluderer C5, C6 og C7 (nederste nakkevirvel) Dette kan du lese mer om her: Prolaps i nakken
Prolaps i korsryggen
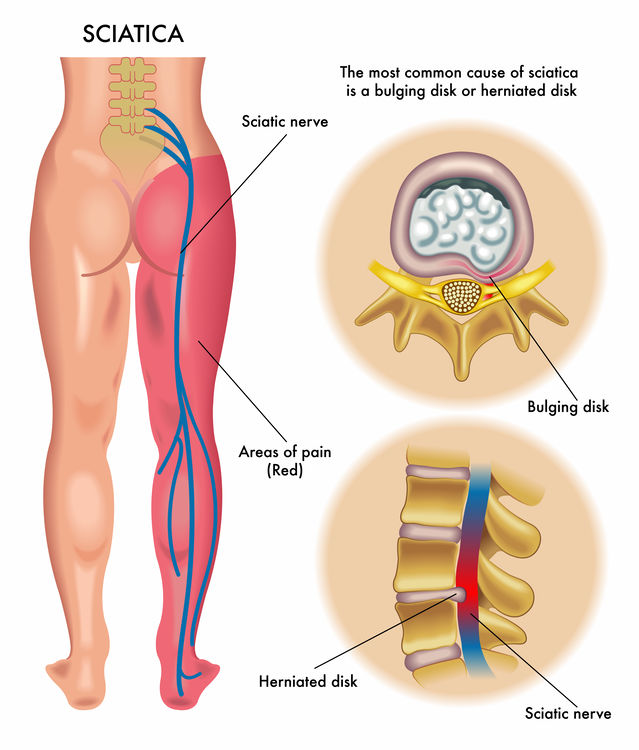
Ett prolaps i korsryggen er en mellomvirvelskive som buler ut enten til sidene eller bakover. I mange år har en prolapser vært fryktet av både pasienter og fagmenn for å være en langvarig, smertefull og tilbakevendende tilstand. Vi møter ennå i dag pasienter som sier de har hatt ryggsmerter siden de fikk påvist prolaps i ryggen for 10-20 år siden.
I de aller fleste tilfeller tror jeg denne forklaringen der man skylder på smerter i korsrygg eller nakkesmerter grunnet en gammel prolaps er feil. Jeg skal forsøke gi litt informasjon om en del myter og feil med tanke på prolapsdiagnosen. Illustrasjonen under viser hva et prolaps er (prolaps på engelsk heter «herniated disc»)
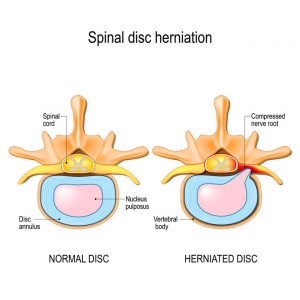
Spinal disc herniation. Back pain. Normal disc and spinal disc herniation in cervical vertebrae. Vector illustration for your design, educational, biology, scientific, and medical use.
Korsryggen og prolaps symptomer
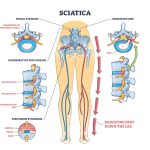
Hovedsymptom fra prolaps i korsryggen er strålesmerter i et av bena. Denne strålesmerten kalles ofte isijas da det er mest vanlig at det er isjiasnerven som kommer i klem. Karakteristisk føler man en brennende smerte ned på utsiden/baksiden av låret – helt ut på ytterside siden av foten.
Yttersiden vil i denne sammenheng si på siden av foten der lilletåen går. Brennende smerter er en vanlig beskrivelse av pasienter som har nervesmerter. Nervesmerter kan også beskrives som:
- prikkende
- skytende
- skarpe
- stikkende
Dersom du har prolaps høyere opp i korsryggen kan du få en annen nerve enn isjasnerven i klem. Høyere opp i korsryggen gir et prolaps mulighet til å klemme av nervus femoralis. Dette gir stråling ut på forsiden av låret.
Feilaktig kan dette noen ganger bli kalt isjias selv om isjiasnerven ikke er involvert. Det som er mest vanlig for prolapspasienter er både korsryggsmerter OG bensmerter samtidig. Det er også vanlig at bensmertene overskygger korsryggsmertene. Dette kaller fagfolk for at at bensmerter «dominerer».
Smerter i baken og låret kan være grunnet triggerpunkter i setemuskulatur, eller piriformis syndrom.
Dersom du har dominerende ryggsmerter, er det mindre sannsynlighet for at dette er en reell skiveprolaps. Det kan også bety at du er på bedringens vei. Dersom du først hadde mest vondt i benet, men nå etter noen uker har mest vondt i ryggen så er ofte dette et godt tegn. Det betyr ofte at prolapset er i ferd med å forsvinne.
«Jeg fikk påvist prolaps i ryggen på MR scanning»
Fakta: ca 50% av normalbefolkningen har prolaps på MR bilde. Med normalbefolkning mener jeg personer som ikke har smerter i området som det blir tatt bilde av. Noen av disse pasientene har aldri hatt smerter i ryggen.
Konklusjon: et MR bilde alene, forteller deg ingenting. Har du hatt smerter i korsryggen men ingen stråling i benet? Har du kun blitt undersøkt med MR scanning og ingen andre undersøkelser (nevrologisk / ortopedisk testing av fagperson)? Sannsynligheten er tilstede for at du kan ha blitt feildiagnostisert
Her er en tabell over hvor vanlig det er med slitasjeskader i ryggen: Referanse 2
Table 2:
Age-specific prevalence estimates of degenerative spine imaging findings in asymptomatic patientsa
| Imaging Finding | Age (yr) | ||||||
|---|---|---|---|---|---|---|---|
| 20 | 30 | 40 | 50 | 60 | 70 | 80 | |
| Disk degeneration | 37% | 52% | 68% | 80% | 88% | 93% | 96% |
| Disk signal loss | 17% | 33% | 54% | 73% | 86% | 94% | 97% |
| Disk height loss | 24% | 34% | 45% | 56% | 67% | 76% | 84% |
| Disk bulge | 30% | 40% | 50% | 60% | 69% | 77% | 84% |
| Disk protrusion | 29% | 31% | 33% | 36% | 38% | 40% | 43% |
| Annular fissure | 19% | 20% | 22% | 23% | 25% | 27% | 29% |
| Facet degeneration | 4% | 9% | 18% | 32% | 50% | 69% | 83% |
| Spondylolisthesis | 3% | 5% | 8% | 14% | 23% | 35% | 50% |
-
↵a Prevalence rates estimated with a generalized linear mixed-effects model for the age-specific prevalence estimate (binomial outcome) clustering on study and adjusting for the midpoint of each reported age interval of the study.
Symptomgivende prolaps i ryggen
Dersom du har strålesmerter ned i foten ta kontakt med oss som har erfaring med å undersøke ryggen. Ta med dine MR bilder til. Disse skal sammenlignes og tolkes sammen med funnene ved en nevrologisk og ortopedisk undersøkelse.
Når det er overlapp mellom utslag på undersøkelsene gjort av kiropraktor/lege/manuellterapeut og MR bilde, først da kan man snakke om at du har en symtomgivende prolaps ( ikke bare en «bildeprolaps»)
For å sitere en forsker på ryggproblemer:
«That MR image shows the full history of that persons life. It shows the fresh wounds that may be related to their current pains, but it also shows all of the scars that they’ve accumulated over the years. So in showing the wounds and scars, no radiologist should be giving opinions as to what features correlate with pain until they’ve seen the patient and assessed them and understood their pains.
This is a general flaw in medicine. I don’t believe radiologists should write a report without the context of the pain that the person presents with»
Stuart McGill, intervjuet av John Childs for Evidence In Motion podcast (2018)
De fleste prolapser skal ikke opereres
Som nevnt har svært mange skiveprolaps på MR bilde uten å ha smerter. Når det er smerter, så vil omtrent 66% av disse prolapsene av seg selv slutte og gjøre vondt (og noen ganger i tillegg forsvinne fra MR bildet). Det er mange som med smerter i ryggen som ønsker vurderes for en prolaps operasjon.
Det er kun aktuelt med operasjon på prolaps i 3 tilfeller
- ved uutholdelige og konstante isjassmerter (bensmerter)
- ved lammelser
- ved cauda equina syndrom
Se referanse 1 nederst i artikkelen. Studiet viser at konservativ behandling bør være førstevalget for lumbale prolapser. Konservativ behandling betyr her all behandling utenom kirurgi eller injeksjoner.
Raskere kvitt prolapset med riktig behandling
Prolaps behandling følger prinsippene til all ryggbehandling. Dersom det er stivhet i området rundt prolapset, så bør det mykes opp. Grunnen til dette er at dersom ryggen din blir stiv, vil mindre skje i ryggleddene når du beveger deg. Med en bevegelig rygg vil prolapset tørke hurtigere opp.
Skivene i ryggen der prolapset sitter har ingen egen blodsirkulasjon. De får all sin næring indirekte via bena som ligger over og under skivene. God bevegelse er derfor av pri 1 for å bli bra fra et prolaps.
Den enkleste måten å trene korsryggen på, og å få noe bevegelighet på er ved å gå turer. Behandlingen fokuserers på smertelindring slik at du fpr økt bevegelighet og vil kunne gjøre mer egentrening.
Smertelindring er derfor viktig da ryggen vil bli mindre stiv og du øker sirkulasjonen i skivene. Det vil også gjøre det lettere for deg å bevege deg riktig.
Ulike typer smertelindring: trykkbølge : IMS : triggerpunktsbehandling
a) muskulære akupunkturnåler. Dette kalles også «dry needling» eller ims. Les: du skal ikke ha injeksjonsbehandling dersom du har prolaps. Dette står lengre opp i artikkelen om hvorfor.
b) Trykkbølgebehandling
c) annen triggerpunktsbehandling (triggerpunktmassasje)
Alle disse 3 nevnte behandlingsformene er mot samme problem. Muskulelknuter eller triggerpunkter som kommer i forbindelse med at du har et skiveprolaps i ryggen.
Ulike typer behandling for økt bevegelighet:
a) Traksjonsbenk: Vi bruker en spesiell behandlingsbenk som skaper økt sirkulasjon i ryggen. Det gjøres ved at du ligger på magen, og at terapeuten fikserer området der prolapset ligger. Deretter beveges rygg, bekken og ben i ulike retninger for å skape mest mulig bevegelighet i området.
b) spinal manipulasjon. Å justere opp ryggen hos feks kiropraktor er ikke farlig dersom det tas forhåndsregler. Det kan gjøres rundt prolapset, men aldri med kraft i retning mot der nerven sitter klemt i ryggen.
Se eksempler her:
c) Mobilisering: øvelser som beveger de stive områdene i ryggen rundt der prolapset sitter.
d) Nervemobilisering: Kalles også «flossing». Dersom strålesmerter blir forverret av ulike tester kan dette prøves.
Egentrening – hva du bør gjøre
a) Gå turer kan høres enkelt ut, men har du prolaps er det noe av det beste du kan gjøre. Hold turene korte, ikke ignorer smerter
b) Tøyninger. Du kan prøve deg frem, men ikke gjør noe som forverrer benssmertene.
c) Ekstensjonsøvelser: en erfaren terapeut kan i noen tilfeller fine noen øvelser der du selv «presser» prolapset på plass. Det er ikke alle dette fungerer for, så ta kontakt med noen som har greie på ryggen.
d) selvbehandling av triggerpunkter med en massasjeball
Du kan også prøve treningsprogrammet for prolaps under
Prolaps i ryggenProgrammet over er lagd med © ExorLive.com
Mye av stoffet er tatt fra: http://www.painscience.com
Referanser:
- https://www.painphysicianjournal.com/linkout?issn=1533-3159&vol=20&page=E45
- http://www.ajnr.org/content/36/4/811/tab-figures-data#fn-2
Hvordan bli kvitt prolaps?
Et prolaps går normalt sett tilbake etter noen måneder. I verste tilfeller kan det ta åresvis. Et prolapsforløb går raskere over dersom du får behandling av kiropraktor eller manuellterapeut. Et prolaps må ofte behandles hos kiropraktor, medisineres ved behov og man må trene opp ryggen for å avlaste skivene i ryggen
Hvorfor får man prolaps?
Prolaps kommer som hovedregel av slitasjeforandringer over flere år. Mellomvirvelskiven blir delvis mer og mer slitt. Til slutt tåler den ikke særlig mye. Prolapsen kan trigges av helt dagligdagse gjøremål som å bøye seg ned for å plukke opp en gjenstand fra gulvet.
Hvordan forsvinner prolaps?
Hos de fleste tørker prolapsen inn, slik at den ikke lenger ligger og presser på en nerve. Med mindre det er akutt fare for nerveskade, skal pasienten derfor vente i inntil tre måneder for å se om prolapsen går tilbake av seg selv. Behandling hos feks kiropraktor vil enten få pasienten raskere frisk, eller virke smertelindrende mens prolapset er på sitt verste.
Når bør man operere prolaps?
Pasienter som utvikler kraftsvekkelser eller lammelser i fot / ben eller armer skal opereres. Samme gjelder pasienter som utvikler cauda equina syndrom.
Hva skal jeg gjøre når jeg har fått prolaps?
Det er viktig å komme seg raskt i aktivitet når man har fått et prolaps, da dette vil myke opp ledd og aktivere rygg- og magemuskulaturen. Unngå tunge løft samt anstrengende bøyning- og vridningsbevegelser. For noen kan avkjøling med ispose lindre smertene. Det er lurt å lytte til kroppens beskjed.
Kan jeg jobbe med prolaps?
Ja, i mange tilfeller vil det ikke gjøre tilstanden verre ved å jobbe. I noen tilfeller vil det være fornuftig at legen eller kiropraktoren skriver ut noen uker sykmelding. Lange sykemeldinger bør unngås om det ikke er absolutt nødvendig.